케이스 기반 실무 공부 8편: 만성폐쇄성폐질환(COPD) 환자 케이스
📌 임상 시나리오 (Case Intro)
🔷 임상사례
72세 남성 환자, 40년간 흡연력(하루 한 갑). 최근 1주일 전부터 심한 기침, 누런 가래, 호흡곤란 심화로 응급실 내원.
활력징후: BP 145/90 mmHg, HR 105회/분, RR 26회/분, SpO₂ 86%(실온 공기).
청진 시 양측 폐에서 wheezing(쌕쌕거림), 호기 연장 소견.
환자는 계단 오르기 어려움, 체중감소, 청색증이 관찰됨.
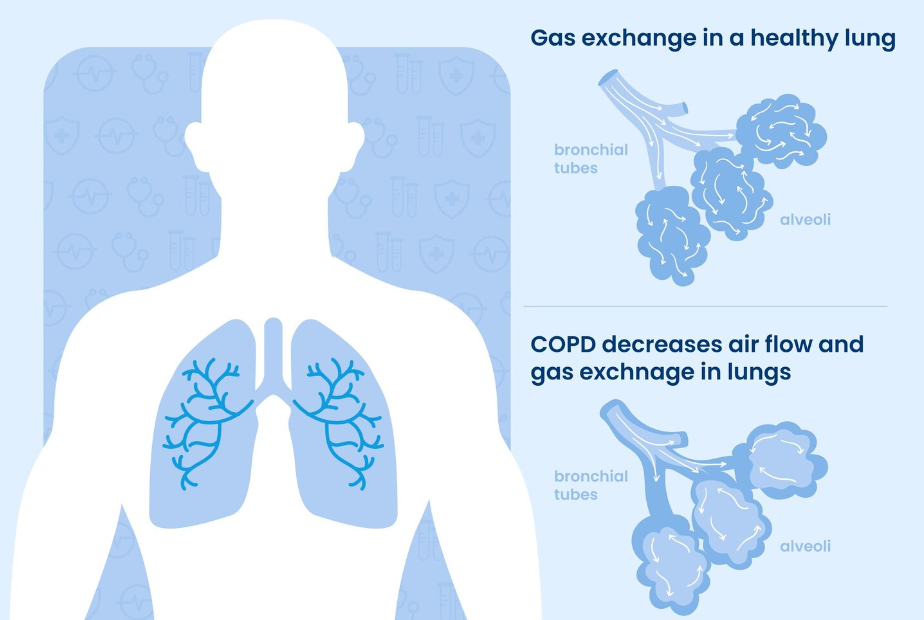
1️⃣ COPD의 병태생리
- COPD(Chronic Obstructive Pulmonary Disease)는 만성기관지염과 폐기종을 포함하는 진행성 호흡기 질환.
- 특징: 만성 염증에 의한 기도와 폐실질 손상으로 비가역적 기류제한(airflow limitation).
- 병리적 변화:
- 만성기관지염 (기도의 문제) : 기도 점액 과다분비, 기도 협착
- 폐기종 (폐포 문제): 폐포벽 파괴 → 폐의 탄력성 감소, 폐의 영구적 과잉팽창 → 가스교환 장애(흡기에 들어온 공기가 호기에 기도가 좁아져 충분하게 유출되지 않는 호기장애), 만성적 기침, 가래, 만성기관지염 동반
- 결과적으로 저산소혈증(Hypoxemia), 고탄산혈증(Hypercapnia) 발생, 결국 폐성심(Cor Pulmonale)으로 진행 가능.
👉 참고: 폐성심(Cor Pulmonale, 폐심장증): 만성 폐 질환으로 인해 비정상적으로 폐동맥 고혈압이 발생하고, 이로 인해 심장 우심실이 비대해지거나 기능이 저하되는 우심실 심부전 질환.
2️⃣ 원인 (Risk Factors)
- 🚬 흡연 (가장 중요한 위험인자)
- 🌫 대기오염, 직업성 분진
- 🧬 α1-항트립신 결핍(드문 유전적 요인- 폐, 간질환의 가족력)
- 🦠 반복적 호흡기 감염: COPD를 급성으로 악화시키는 주요 요인
- 🧓 노화: 폐포 지지조직 감소, 기능하는 폐포의 수 감소, 잔기량 증가로 술통형 흉곽으로 변형
3️⃣ 임상증상
👉 COPD는 크게 만성기관지염과 폐기종 양상으로 구분하여 이해하면 좋습니다.
| 구분 | 만성기관지염 (Chronic Bronchitis) | 폐기종 (Emphysema) |
| 주증상 | 만성 기침, 객담(많은 양의 진한 점액), 청색증 | 숨가쁨, 호흡 시 목, 흉부, 복부 등 보조근육 사용, 체중감소, 후기에 호흡곤란 심화, 피로감 |
| 체형 | 뚱뚱하고 부종 있음 | 마른 체형 (“Pink puffer”), 후기에 심한 체중감소 |
| 피부 | 청색증 흔함 | 비교적 분홍빛, 청색증 드물고 후기에 나타남 |
| 객담 | 초기 징후, 농성 객담을 자주 감염, 객담을 동반한 기침 지속 | 객담이 없거나 후기에 나타남 |
| 청진 | 거품성 수포음(crackle), 건성 수포음(rhonchi, 거칠고 덜거덕거리는 소리) | 호기 연장, 천명음(wheezing, 쌕쌕거림), 호흡음 감소 |
| 동맥혈가스 | PaO₂ ↓(저산소혈증 흔함), PaCO₂ ↑ | PaO₂ ↓, PaCO₂ 정상 또는 약간 ↑ |
| 합병증 | 폐성심 흔함 | 폐성심 가끔 일어남, 기흉 위험 ↑ |
4️⃣ 진단검사
- 폐기능검사(PFT, Pulmonary Function Test) : 기류제한을 확인하는 가장 정확한 검사
- FEV₁/FVC(1초간 노력성호기량/노력성폐활량) < 70% (정상 ≥ 80%) → COPD 진단 기준
- FEV₁ < 50% 예측치: 중등도~중증 COPD
- 동맥혈가스분석(ABGA)
- PaO₂: 55 mmHg (정상 80–100 mmHg) → 저산소혈증
- PaCO₂: 55 mmHg (정상 35–45 mmHg) → 고탄산혈증
- pH: 7.32 (정상 7.35–7.45) → 호흡성 산증
- 흉부 X-ray
- 과팽창된 폐, 횡격막 하강·편평함, 폐혈관 음영 감소
- 운동검사: 보행거리 측정(왕복걷기, 6분 걷기)이나 심폐운동부하검사
- 혈액검사
- 적혈구 증가증(polycythemia) 가능 (만성 저산소증 보상)
- WBC 감소: 급성 호흡기 감염 동반 여부 판단
- α1-항트립신의 유전적 결핍 의심 시 혈청 AAT 검사 (혈액 속 단백질 분해 효소 저해제인 알파-1 항트립신(Alpha-1 Antitrypsin, AAT)의 농도를 측정하는 검사)
5️⃣ 치료적 중재
1) 금연 (가장 중요한 1차 치료)
2) 산소요법
- 비강 캐뉼라나 마스크, 벤츄리 마스크 등을 사용하여 특정 농도의 산소를 공급
- 저유량 산소(1~2 L/min, nasal cannula) (고유량 금지) → CO₂ 저류 악화 예방(과도한 산소 투여는 이산화탄소 축적을 유발)
- 동맥혈가스분석검사 결과 PaO₂가 55mmHg 미만이면 산소요법 대상
- 산소포화도(SaO₂)가 88% 이하인 경우 적용 가능
- 운동 시 저산소증: 운동 중 산소포화도가 감소하는 경우
- 급성 악화 시: COPD 악화로 인한 호흡 곤란이 심할 때
- 하루 15시간 이상 일정하게 산소를 공급받는 방식으로 진행
- 산소 치료 중에도 다른 치료 (약물 치료, 재활 치료 등)를 병행하는 것이 중요
3) 약물치료
💊 COPD 약물치료 정리표
| 분류 | 작용기전 | 대표 성분 | 상품명 예시 |
| 속효성 β₂-작용제 (SABA) | 기관지 평활근의 β₂-수용체 자극 → cAMP ↑ → 기관지 확장, 급성 호흡곤란 완화 | Salbutamol (알부테롤) | 벤토린(Ventolin), 살부헥스(Salbuhex) |
| 지속성 β₂-작용제 (LABA) | β₂-수용체 지속 자극 → 장시간 기관지 확장, 증상 조절 | Salmeterol, Formoterol | 세레타이드(Serevent), 포라듀어(Foradil), 심비코트(Symbicort, 병용제) |
| 속효성 항콜린제 (SAMA) | 무스카린(M3) 수용체 차단 → 기관지 평활근 수축 억제, 점액 분비 억제 | Ipratropium | 아트로벤트(Atrovent) |
| 지속성 항콜린제 (LAMA) | 장시간 무스카린 수용체 억제 → 기도 확장 유지 | Tiotropium, Glycopyrronium | 스피리바(Spiriva), 세브론(Sebrone) |
| 흡입용 스테로이드 (ICS) | 염증반응 억제, 점액 분비 감소 → 기도 염증 조절 (급성악화 예방 목적) | Budesonide, Fluticasone | 풀미코트(Pulmicort), 플릭소타이드(Flixotide) |
| ICS + LABA 병용제 | 기관지 확장 + 염증 억제 시너지 | Budesonide/Formoterol, Fluticasone/Salmeterol | 심비코트(Symbicort), 세레타이드(Serevent Diskus) |
| PDE-4 억제제 | PDE-4 억제 → 염증매개물 억제 → 급성악화 감소 | Roflumilast | 다렉스(Daxas) |
| 메틸잔틴계 (Theophylline) | PDE 억제 → cAMP ↑ → 기관지 확장, 호흡중추 자극 (현재는 부작용 때문에 보조적 사용) | Theophylline | 유니필(Uniphyl), 에어민(Aermin) |
| 전신 스테로이드 (급성 악화 시 단기 사용) | 전신 염증억제, 기도부종 감소 | Prednisolone, Methylprednisolone | 프레드솔(Predsol), 메디솔론(Medisolone) |
🔑 신규간호사에게 중요한 포인트
- 급성 호흡곤란 → SABA(속효성 β₂ 작용제)+ SAMA(속효성 항콜린제)병용(예: 벤토린 + 아트로벤트 네뷸라이저)
- 장기 관리 → LABA(지속성 β₂-작용제), LAMA(지속성 항콜린제) , ICS 흡입제 조합
- ICS 단독은 권장 X (폐렴 위험 ↑, 반드시 LABA와 병용)
- 흡입제 사용법 교육 필수 (흡입 깊이, 흡입 후 구강세척)
- 스테로이드(ICS, 전신) → 구강칸디다증, 골다공증 등 부작용 주의
4) 기계적 환기
- 비침습적 양압환기(NIV, BiPAP)

◈ 비침습적 양압환기(NIV, BiPAP)란?
- NIV( non-invasive ventilation)는 말 그대로 기관 내 삽관(endotracheal intubation)이나 기관절개(tracheostomy) 없이, 비침습적으로 마스크를 통해 양압을 주는 환기 방식
- 주로 사용하는 장비: CPAP(Continuous Positive Airway Pressure), BiPAP(Bi-level Positive Airway Pressure)
- COPD 환자에서는 BiPAP이 훨씬 더 많이 쓰임
🔹 BiPAP의 원리
-- BiPAP은 두 가지 압력(흡기와 호기 양압)을 번갈아 주는 방식
- ① IPAP (Inspiratory Positive Airway Pressure, 흡기 양압)
- 환자가 들이쉴 때 압력을 더해주어 흡입을 쉽게 해줌
- 호흡근 부담 감소, CO₂ 배출 도움
- ② EPAP (Expiratory Positive Airway Pressure, 호기 양압)
- 환자가 내쉴 때 일정한 압력을 유지
- 기도 허탈(airway collapse) 방지, 산소화 개선
👉 쉽게 말하면, IPAP = 숨 들이쉴 때 도와줌 / EPAP = 숨 내쉴 때 기도 열어줌
🔹 COPD 환자에서 BiPAP의 효과
- 호흡근(특히 횡격막) 피로 감소
- PaCO₂ 감소 → 호흡성 산증 교정
- PaO₂ 증가 → 산소화 개선
- 삽관/인공호흡기 필요성 줄여줌 (침습적 합병증 예방)
- 급성 악화(AE-COPD) 시 치료 성과와 생존율 향상
🔹 적용 적응증
- 급성 호흡부전 환자 (특히 COPD 급성 악화)
- ABGA 소견
- PaCO₂ > 45 mmHg
- pH < 7.35 (호흡성 산증)
- PaO₂ < 60 mmHg (산소치료에도 불구)
- 호흡곤란, 호흡근 피로 소견 (빠른 호흡수, 보조근 사용 등)
🔹 금기사항
- 기도 보호 불가능 (의식저하, 구토 위험)
- 대량 분비물/심한 흡인 위험
- 심혈관 불안정 (저혈압, 부정맥 등)
- 얼굴 기형, 안면 외상 (마스크 착용 불가)

👉 사진설명: A)비강마스크, B)구비강마스크, C)전체안면마스크, D)비강 필로우, E)마우스 피스, F)헬맷형
🔹 간호 포인트
- 밀착 마스크 착용
- 공기 누출 최소화, 피부 압박 손상 예방(코 주변 패드 사용)
- 환자 불안 감소
- 마스크에 거부감 많음 → 적용 전 설명, 점진적 적용 필요
- 산소포화도 & ABGA 모니터링
- 치료 시작 1~2시간 내 ABGA 재검 → 효과 재확인
- 분비물 관리
- 분비물이 많으면 NIV 실패 가능 → 흡인(suction), 체위배액
- 영양·수분 공급
- NIV는 마스크 벗기 어려워 경구섭취 제한 → 필요시 경관영양
5) 폐재활 프로그램
- 호흡운동: 복식호흡, 입술오므리기 호흡법, 심호흡 교육
- 체력 강화
- 영양 관리(매일 식사와 수분 섭취량 파악)
6) 수술적 요법
- 폐용적 감소수술
6️⃣ 간호중재 (Nursing Care)
- 호흡양상 사정 (RR, SpO₂, ABGA 확인)
- 기도개방성 유지 위한 자세 관리: 파울러 체위, 삼각자세(Tripod position), 직립자세로 앉기
- 기도 분비물 배출 촉진: 체위배액, 흉부 물리요법
- 산소치료 시 저유량 유지 (1~2L/min 이하 공급)
- 영양 관리: 고단백, 고칼로리 식이
- 호흡기 감염 예방: 손 위생, 백신예방접종(인플루엔자, 폐렴구균) 권고
- 불안 해소·호흡곤란 완화: pursed-lip breathing (입술오므리기 호흡) 교육
- 환경 자극물과 알레르기원 관리
7️⃣ COPD 합병증과 관리
COPD 합병증은 호흡기계(저산소혈증, 산증, 급성호흡부전, 감염)뿐 아니라, 심혈관계(폐성심), 소화기계(위식도 역류, 궤양), 전신(영양결핍, 근골격계 약화, 정신적 문제)까지 다양하게 발생함
1) 저산소혈증(Hypoxemia)
- 기전: 폐포의 가스교환 장애 → 산소분압(PaO₂) 감소
- 임상 양상: 청색증(cyanosis), 빈호흡, 불안, 의식저하
- 검사 소견: ABGA에서 PaO₂ < 60 mmHg
- 간호/관리
- 저유량 산소(1~2 L/min, nasal cannula) 공급
- SpO₂ 88~92% 유지 (과도한 산소 투여 금지)
- 산소 포화도 및 ABGA 지속 모니터링
2) 호흡성 산증(Respiratory Acidosis)
- 기전: CO₂ 저류 → PaCO₂ 상승 (> 45 mmHg), pH 저하 (< 7.35)
- 증상: 두통, 혼돈, 졸림, 의식저하, 심한 경우 혼수
- 간호/관리
- ABGA 주기적 측정
- BiPAP 같은 비침습적 양압환기(NIV) 고려
- 호흡근 피로 시 신속히 대처 → 필요 시 삽관 및 인공호흡기
3) 호흡기 감염 (Respiratory Infection)
- 기전: 만성 점액 분비 + 섬모운동 장애 → 세균, 바이러스 감염에 취약
- 임상 양상: 발열, 화농성 객담, 호흡곤란 악화
- 합병증: 폐렴, 기관지염 재발
- 간호/관리
- 손위생, 구강위생, 예방접종(인플루엔자, 폐렴구균)
- 적절한 수분섭취 → 객담 배출 도움
- 항생제·항바이러스제 처방 시 복약지도
4) 심부전 (Right-sided Heart Failure, 폐성심 Cor Pulmonale)
- 기전: 만성 저산소혈증 → 폐혈관 수축 → 폐동맥 고혈압 → 우심실 비대 및 부전
- 임상 양상: 말초부종, 경정맥 확장(JVD), 간비대, 체중 증가
- 간호/관리
- 저염식, 이뇨제 투여 시 전해질 모니터링
- 산소 공급으로 폐혈관 저항 감소
- 심장 초음파(Echo) 주기적 확인
5) 급성 호흡부전 (Acute Respiratory Failure)
- 기전: 폐기능의 급격한 악화 → 산소화 및 환기 불가능
- 진단 기준:
- PaO₂ < 50 mmHg
- PaCO₂ > 50 mmHg, pH < 7.25
- 간호/관리
- 응급 상황 → 즉각 산소 및 기계적 환기 준비
- 응급실·ICU 이송
- 기도 확보, 분비물 제거
6) 소화성 궤양 (Peptic Ulcer) & 위식도 역류질환 (GERD)
- 기전:
- 만성 저산소혈증 → 위점막 허혈 → 궤양 발생 ↑
- 만성 기침·호흡곤란 → 복압 상승 → GERD 악화
- 스테로이드 장기 사용 시 위점막 손상 위험 ↑
- 임상 양상: 속쓰림, 흉부 불편감, 상복부 통증, 흑색변 가능
- 간호/관리
- PPI(프로톤펌프억제제, 예: 오메프라졸) 투여
- 카페인·알코올 제한, 식후 바로 눕지 않기
- 스테로이드 복용 환자 위보호제 병용 필요
7) 기타 합병증
- 영양결핍/체중감소: 호흡곤란으로 섭취량 감소, 기초대사량 증가
- 근골격계 약화: 활동 감소 + 스테로이드 장기 사용 → 근육 위축, 골다공증
- 불안·우울증: 만성 질환과 호흡곤란으로 인한 삶의 질 저하
8️⃣ 환자와 보호자 교육 지침
- 절대 금연 🚭
- 정기적인 예방접종(독감, 폐렴구균)
- 규칙적인 운동(호흡재활)
- 고단백, 고칼로리 식이 권장 (우유와 초콜릿 같은 음식은 타액과 분비물 농도를 증가시키므로 피한다. 카페인 음료도 피한다.)
- 충분한 수분 섭취(분비물 배출 도움)
- 호흡법 교육: 복식호흡, 입술오므리기 호흡
- 증상 악화 시 즉시 병원 내원 (호흡곤란, 청색증, 발열 등)
9️⃣ 신규간호사가 꼭 알아야 할 팁
- 산소요법 시 고유량 금지: COPD 환자는 저산소 자극에 의해 호흡을 유지하므로, 고유량 산소는 호흡억제 위험 🚨
- ABGA 수치 확인 필수: PaO₂, PaCO₂ 변화를 추적해야 함
- 급성 악화 시 응급대처: 기관지확장제 흡입, 산소공급, 필요 시 NIV 준비
- 흡입제 사용법 교육: 환자가 올바르게 흡입해야 효과적
- 불안 감소 간호: 호흡곤란 시 불안이 악화 → 호흡양상 더 나빠짐 → 환자 심리적 지지 필요
🔎 정리
COPD는 흡연과 환경 요인으로 발생하는 대표적인 만성 호흡기 질환으로, 만성기관지염과 폐기종의 복합적인 특징을 가진다.
진단은 폐기능검사(FEV₁/FVC < 70%)와 ABGA(저산소·고탄산혈증)로 확인하며, 치료는 금연·산소요법·기관지확장제·흡입 스테로이드가 중심이다.
간호사는 환자의 호흡 상태를 지속적으로 사정하고, 저유량 산소치료와 기도관리, 교육을 철저히 해야 한다.
📚 케이스 기반 간호실무 공부 시리즈 목차
1️⃣ 케이스 기반 실무 공부 1편: 폐렴(Pn) 환자 케이스
2️⃣ 케이스 기반 실무 공부 2편: 심근경색(Myocardial Infarction, MI) 환자 케이스
3️⃣ 케이스 기반 실무 공부 3편: 뇌졸중(Stroke) 환자 케이스
4️⃣ 케이스 기반 실무 공부 4편: 당뇨환자(DM) 케이스
5️⃣ 케이스 기반 실무 공부 5편: 패혈증(Sepsis) 환자 케이스
6️⃣ 케이스 기반 실무 공부 6편: 급성 신부전(Acute Renal Failure, ARF) 환자 케이스
7️⃣ 케이스 기반 실무 공부 7편: 골절(Fracture) 환자 케이스
8️⃣ 케이스 기반 실무 공부 8편: 만성폐쇄성폐질환(COPD) 환자 케이스 <현재글>
9️⃣ 케이스 기반 실무 공부 9편: 위장관 출혈(GI bleeding) 환자 케이스
9편: 위장관 출혈(GI bleeding)환자 케이스 (케이스 기반 간호 공부 시리즈)
◈ 케이스 시나리오응급실 상황65세 남성이 “새벽에 갑자기 검은색 변(흑색변)을 봤다”며 내원함환자는 어지럼증, 식은땀, 심한 피로감을 호소.활력징후: BP 85/55 mmHg, HR 118회/분, RR 24회/분, 체
kiheo.tistory.com
🔟 케이스 기반 실무 공부 10편: 갑상선질환(Thyroid disease) 환자 케이스 – 저하증/항진증
✅ 이 글이 도움이 되셨다면 구독하기 & 댓글 부탁드립니다.
'간호 의학 공부방' 카테고리의 다른 글
| 10편: 갑상선질환(Thyroid Disease)환자(케이스 기반 간호 공부 시리즈) (10) | 2025.08.29 |
|---|---|
| 9편: 위장관 출혈(GI bleeding)환자 케이스 (케이스 기반 간호 공부 시리즈) (9) | 2025.08.28 |
| 7편: 골절(Fracture) 환자 케이스 ( 케이스 기반 간호 공부 시리즈) (14) | 2025.08.26 |
| 6편: 급성 신부전(ARF) 환자 케이스 ( 케이스 기반 간호 공부 시리즈) (3) | 2025.08.25 |
| 5편: 패혈증(Sepsis)환자 케이스 ( 케이스 기반 간호 공부 시리즈) (4) | 2025.08.23 |